به گزارش ایسنا، قلب عضو حیاتی در بدن انسان محسوب میشود. با فعالیت این عضو عضلانی به عنوان بخشی از سیستم گردش خون، خون به تمامی بافتها و اندامهای بدن پمپ میشود. نارسایی قلبی زمانی رخ میدهد که عضله قلب به خوبی عمل پمپاژ و خونرسانی به اعضای بدن را انجام ندهد و باعث شود خون به سرخرگها برگردد.
بیماریها و مشکلات قلبی درحال حاضر جزو سه علت اول مرگ و میر در سراسر دنیا هستند و میزان ابتلا به این بیماریها طی چند دهه اخیر و با تغییر سبک زندگی و عادتهای غذایی، از جمله فشار خون بالا، چربی خون بالا، اضافه وزن و چاقی، مصرف دخانیات، نوشیدن الکل، فعالیت فیزیکی ناکافی، مصرف غذاهای آماده (فستفودها) به شدت افزایش یافته است.
عوارض ناشی از بیماریهای قلبی-عروقی ماندگارتر، پرهزینهتر و ناتوانکنندهتر هستند و حتی گاهی انجام عملهای جراحی هم نمیتواند به بیمار کمک کند. نارسایی قلبی، مرحله پایانی بیماری است که در آن عضله قلب هنگام تلاش برای پمپاژ خون در بدن به شدت از کار میافتد. این بدان معناست که سایر درمانها دیگر پاسخگو نیستند.
اگر قلب به نارسایی شدید دچار شده و سایر درمانها موثر نباشند، در این شرایط بیمار نیازمند پیوند قلب (heart transplantation) میشود. پیوند قلب به عمل جراحی گفته میشود که در طی آن، قلب سالم از بدن یک فرد دچار مرگ مغزی برداشته و به بدن گیرنده قلب، پیوند زده میشود.
پیوند قلب به رغم مزایای آن، با خطراتی از جمله پس زدن عضو پیوندی توسط سیستم ایمنی گیرنده پیوند، عفونت، خونریزی طی جراحی یا پس از آن، شکلگیری لختههای خون، مشکلات تنفسی، نارسایی کلیه و حتی مرگ بیمار روبرو است.
یکی دیگر از مشکلات در این زمینه، کمبود تعداد اعضای اهدایی قابل پیوند است. مؤسسه تحقیقات اقتصادی آمریکا (AIER) سال گذشته گزارش داد، بیش از ۱۰۰ هزار آمریکایی در انتظار پیوند عضو هستند و سالانه بیش از ۶۰۰۰ نفر در حالی که منتظر پیوند عضو هستند، از دنیا میروند. در سال ۲۰۲۰ در آلمان هم حدود ۹۴۰۰ نفر به عضو اهدایی نیاز داشتند که نیمی از آنها، عضو پیوندی مورد نیاز را دریافت نکردند و جان خود را از دست دادند.
یافتن قلب اهدایی به دلایل گوناگونی میتواند دشوار باشد: قلب اهدایی باید در شرایط طبیعی، بدون بیماری و سالم باشد؛ قلب پیوندی باید تا حد امکان با نوع خون یا بافت بیمار مطابقت داشته باشد تا احتمال پس زدن آن توسط سیستم ایمنی بدن کاهش یابد.
برای حل مشکل کمبود عضو اهدایی چند راهحل وجود دارد: پیوند قلب اصلاحشده ژنتیکی حیوان به انسان؛ چاپ سهبعدی قلب با چاپگرهای زیستی و تولید قلب مصنوعی.
پیوند قلب خوک به انسان
پژوهشگران دانشکده پزشکی دانشگاه مریلند (UMSOM) در سال ۲۰۲۲ قلب خوک را به انسان پیوند زدند. در این روش پیشگامانه، یک بیمار ۵۷ ساله که به بیماری لاعلاج قلبی مبتلا بود، قلب اصلاحشده ژنتیکی خوک را دریافت کرد. هیچ راه درمانی دیگری برای این بیمار وجود نداشت و این قلب تنها گزینه موجود بود.
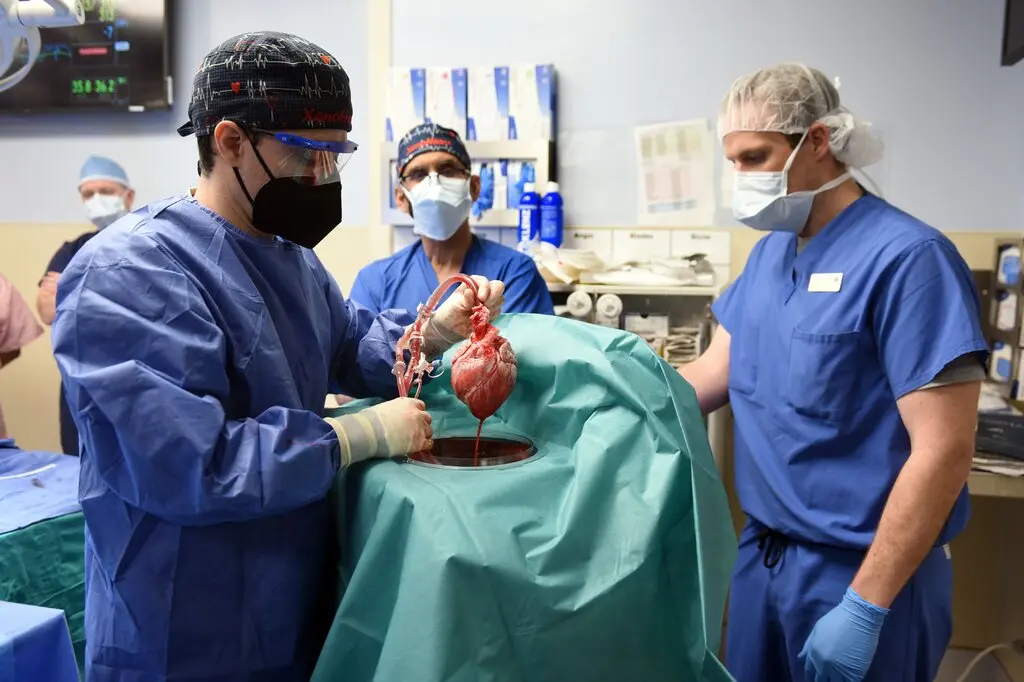
با مجوز سازمان غذا و داروی آمریکا (FDA) این قلب اصلاحشده ژنتیکی خوک به بدن بیمار پیوند زده شد. با وجود این که بدن بیمار، قلب پیوندی را بلافاصله پس از پیوند رد نکرد و همه چیز خوب به نظر میرسید، اما بیمار دو ماه پس از جراحی، درگذشت. به گفته پزشکان، قلب تحت تاثیر سیتومگالوویروس (Cytomegalovirus) خوکی قرار گرفته و این عفونت، اثرات مخربی را بر پیوند داشته است.
با وجود این اتفاق تلخ، پژوهشگران هنوز برای رسیدن به نتیجه موفقیتآمیز در پیوند قلب از حیوان به انسان تلاش میکنند.
چاپ سهبعدی قلب
فناوری چاپ سهبعدی به سرعت درحال پیشرفت است و این امید وجود دارد که طی چند سال آینده بتوان با عضوهای پیوندی چاپ سهبعدی، مشکل بسیاری از بیماران نیازمند پیوند را برطرف کرد.

سال ۲۰۱۹ دانشمندان موفق شدند با استفاده از سلولها و مواد بیولوژیکی خود بیمار، نخستین قلب مهندسی شده سهبعدی جهان را تولید کنند. در این دستاورد، نمونه چربی بدن یک داوطلب مورد استفاده قرار گرفت و مواد سلولی و غیرسلولی تفکیک شدند. پس از این مرحله، سلولهای بنیادی با ژل ترکیب شدند تا به سلولهای قلب و یا درونرگی تبدیل شوند. در نتیجه این کار، دو نوع جوهر زیستی ابداع شد که میتوانند از نازلهای چاپگر زیستی سهبعدی خارج شوند. این روش که امکان چاپ بافتهای زیستی را به صورت لایه لایه فراهم میکند، نخستینبار برای ساخت بافت قلب به کار رفت و در حال حاضر امکان ساخت یک قلب کامل را فراهم کرده است.
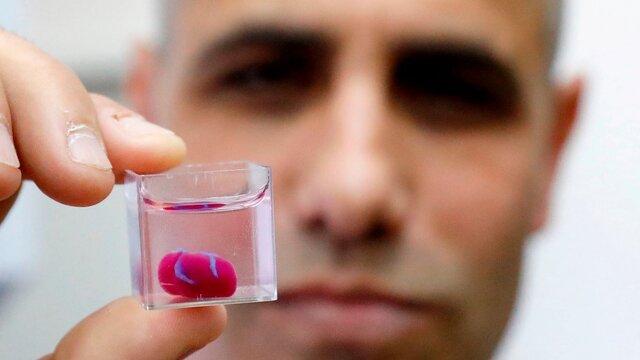
اگرچه این قلب کوچک فقط به اندازه قلب یک خرگوش است اما تمام محفظهها و رگهای خونی قلب انسان را دارد. از آنجا که برای ساخت این قلب، از مواد زیستی بدن خود بیمار استفاده شده، رد شدن آن توسط سیستم ایمنی بدن، یک مشکل به شمار نمیرود.
قلب مصنوعی
به طور کلی چه تصوری از قلب مصنوعی دارید؟ قلب مصنوعی (artificial heart) یک دستگاه مکانیکی است که ابعاد آن به اندازه یک پرتقال است. قلب مصنوعی یا به قلب برای کمک به بهبود عملکرد آن وصل میشود و یا به جای قلب از کار افتاده، در سینه بیمار قرار داده میشود. قلب مصنوعی دارای چند دریچه، مکانیزمی برای حرکت دادن خون به سمت جلو و یک یا چند حفره است.

هنگامی که قلب مصنوعی در جای خود قرار میگیرد، وظیفه پمپاژ خون در سراسر بدن را بر عهده میگیرد و گردش خون سالم را بازیابی میکند. قلب مصنوعی کامل در واقع یک پمپ مکانیکی است که وقتی قلب آن طور که باید کار نمیکند، جایگزین قلب میشود. جراح، یک قلب مصنوعی را در قفسه سینه بیمار قرار میدهد تا بطنهای آسیبدیده را جایگزین کند. قلب مصنوعی کامل، کاری را انجام میدهد که بطنها دیگر نمیتوانند انجام دهند و یک دستگاه قابل حمل که بیرون از بدن قرار میگیرد، نیروی مورد نیاز قلب مصنوعی را تأمین میکند تا با ریتم ثابت، عمل پمپاژ خون را انجام دهد.
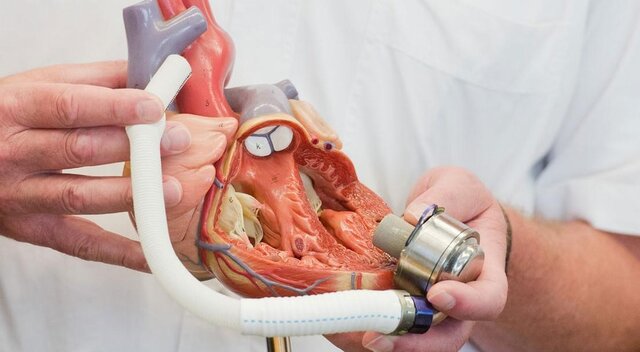
دانشمندان زیادی در حوزه ابداع قلب مصنوعی درحال تلاش بوده و هستند؛ یکی از شناختهشدهترین این افراد، پروفسور "توفیق موسیوند" (Tofy Mussivand) است که نخستین پمپ قلب مصنوعی درون بدن انسان را ابداع کرد.
پروفسور توفیق موسیوند سال ۱۳۱۵ در روستای «ورکانه» در ۲۰ کیلومتری جنوب شرقی همدان متولد شد. دوران کودکی و نوجوانی وی با زندگی ساده روستایی سپری شد. توفیق، تا کلاس چهارم دبستان را در مدرسه روستا به تحصیل ادامه داد و پس از آن تا کلاس ششم ابتدایی را در مدرسه «بابا طاهر» همدان بود. برخی بچههای مدرسه، توفیق را که با لباسهای ساده روستایی در مدرسه حاضر میشد، مسخره میکردند، اما همین کودک ساده روستایی در مدت ۶ ماه به بهترین دانشآموز مدرسه تبدیل شد.
توفیق جوان، دوره دبیرستان را هم تا کلاس نهم در یکی از دبیرستانهای همدان گذراند. بعد از کلاس نهم، وارد به دانشسرای معلمی همدان شد و با پایان کلاس یازدهم، معلم شد.
پروفسور موسیوند نقل میکند که در ایام تابستان و اوقات فراغت برای کمک به خانواده، چوپانی میکرد و کشاورزی و باغبانی هم جزو علائق دوره نوجوانیاش بود که هنوز هم با وجود تبدیل شدن به یک دانشمند برجسته بینالمللی، کشاورزی و باغبانی او ادامه پیدا کرده و باعث شده که باغچه کوچکی را با چند درخت میوه در کانادا برای خودش داشته باشد تا خاطرات دوران کودکی و جوانیاش در روستای ورکانه را فراموش نکند.
در واقع زندگی ساده روستایی، کشاورزی و باغبانی، دیدن زیباییهای آسمان شب روستای ورکانه، تأثیر زیادی در روحیه توفیق گذاشت و او را تبدیل به انسانی سختکوش، پرتلاش و متفکر کرد که با وجود شکستهای متعدد در زندگی، هیچوقت ناامید نشد.

مسیر تحصیلات پروفسور موسیوند هم بسیار قابل توجه و جذاب است؛ کسی که از دانشسرای معلمی در همدان و تحصیل در رشته مهندسی کشاورزی در دانشگاه تهران، راهی کانادا و تحصیل در رشته مهندسی مکانیک و سپس پزشکی شد؛ آن هم در سن ۳۷ سالگی!
توفیق بعد از پایان دوره دانشسرای معلمی، در کنکور شرکت کرد و به دلیل علاقهای که به کشاورزی داشت، رشته کشاورزی دانشگاه تهران را انتخاب کرد و پذیرفته شد. از این مرحله، مسیر زندگی وی، تغییرات زیادی را تجربه کرد. پس از پایان دوره کارشناسی، توفیق با بورسیه دانشگاه، برای ادامه تحصیل راهی کانادا شد و به دلیل علاقه به رشتههای مهندسی، تحصیل در مقطع کارشناسی ارشد مهندسی مکانیک را در دانشگاه «آلبرتا» آغاز کرد. این مقطع به دلیل یادگیری زبان و کار کردن همزمان با تحصیل، دوره سختی برای توفیق بود.
بعد از پایان تحصیلات کارشناسی ارشد و در شرایطی که ازدواج کرده و صاحب فرزند شده بود، تصمیم گرفت تحصیل در رشته علوم پزشکی را در سن ۳۷ سالگی آغاز کند. تخصص توفیق در رشته مهندسی مکانیک و تحصیل در رشته پزشکی، کمک زیادی به موفقیتهای آتی وی کرد. او در نهایت توانست مدرک دکترای مهندسی پزشکی و دکترای علوم پزشکی را از دانشگاه «آکرون» (Akron) و دانشگاه پزشکی «شمال شرقی اوهایو» (NEOMED) اخذ کند.
زمانی که توفیق درحال تحصیل در رشته پزشکی بود، به دعوت یکی از اساتیدش برای کار کردن در یکی از بهترین بیمارستانهای آمریکا، راهی «کلیولند کلینیک» (Cleveland Clinic) شد؛ جایی که بسیاری از پزشکان آرزو دارند در آنجا کار کنند. با توجه به تخصص همزمان در مهندسی و پزشکی، دکتر توفیق، به عنوان سرپرست تیم پروژه قلب مصنوعی انتخاب شد.
نتیجه ۸ سال کار مداوم، هزاران ساعت مطالعه پژوهشهای صورتگرفته و انجام آزمایشهای مختلف توسط پروفسور موسیوند در نهایت منجر به تولید نخستین پمپ مصنوعی قلب (Artificial Cardiac Pump) درون بدن انسان شد که میتوان آن را در قفسه سینه کاشت و از راه دور، نظارت و کنترل کرد.

پروفسور موسیوند مبدع ۳۶ فناوری/ اختراع در جهان است که ۱۲ فناوری برای نخستینبار در جهان توسط این دانشمند توسعه یافته است و مسیر را برای توسعه دستگاههای پزشکی و مراقبت بهداشتی در سراسر جهان، شکل داده و هموار کرده است.
پروفسور «توفیق موسیوند» در مسیر توسعه فناوریهای برجسته و اختراعات قابل توجهاش، جوایز متعدد بینالمللی را دریافت کرده و بارها در سطح جهان مورد تقدیر قرار گرفته است:
- مدال جوبیلی الماس ملکه الیزابت دوم (۲۰۱۳)
- جایزه انتقال دانش از مؤسسه پژوهشهای سلامت کانادا (۲۰۱۰)
- جایزه استاد برجسته جان فورستر برای کمکهای مادامالعمر در زمینه پزشکی قلب و عروق (۲۰۱۰)
- جایزه یک عمر دستاورد: نوآوری منطقهای از شورای ملی تحقیقات کانادا (۲۰۰۱)
- جایزه همافزایی از شورای تحقیقات علوم طبیعی و مهندسی کانادا و هیئت کنفرانس کانادا (۲۰۰۰)
- جایزه کارآفرینی علوم زندگی اتاوا (۱۹۹۹)
- جایزه رئیس جمهور از مرکز تحقیقات و نوآوری اتاوا (۱۹۹۹)
- جایزه جراحان قلب برزیل به منظور قدردانی از کمکهای مهم در توسعه اندامهای مصنوعی (۱۹۹۸)
- جایزه MEDEC برای دستاوردهای پزشکی (۱۹۹۸)
- جایزه تحقیقات کاربردی از شورای علوم زیستی اتاوا (۱۹۹۷)
- گواهی افتخار ۲۵ سال خدمت در مراسم تقدیر از اساتید دانشکده پزشکی (۲۰۱۵)
- جایزه محقق ماه از سازمان پژوهشهای سلامت کانادا (۲۰۱۱)
- پلاک درخت بقراط از انجمن جهانی جراحان قلب و قفسه سینه (۲۰۰۸)
- عضویت در شورای علم و فناوری نخست وزیر کانادا (۲۰۰۰-۲۰۰۷)
- عضو برگزیده آکادمی علوم اروپا (۲۰۰۱)
- عضو برگزیده آکادمی علوم انجمن سلطنتی کانادا (۲۰۰۰)
- عضو برگزیده آکادمی علوم نیویورک
- عضو برگزیده آکادمی بینالمللی علوم قلب و عروق
- عضو برگزیده انجمن مهندسی پزشکی آمریکا

رئیس و مدیر آزمایشگاه تحقیقاتی دستگاههای قلبی عروقی در موسسه قلب دانشگاه «اتاوا»؛ رئیس برنامه تجهیزات پزشکی؛ استاد جراحی در دانشکده پزشکی؛ استاد مهندسی در دانشکده فناوری اطلاعات و مهندسی؛ استاد دانشکده تحصیلات تکمیلی و فوق دکترا در دانشگاه «اتاوا»؛ استاد گروه مهندسی مکانیک و هوافضا در دانشگاه «کارلتون»، بخشی از مسئولیتهای این دانشمند برجسته ایرانی است.
"هزاران بار شکست خوردم و به هدف نرسیدم، اما ناامید نشدم؛ بلند شدم و با پشتکار، امیدواری و اعتماد داشتن به خداوند، مسیرم را ادامه دادم. معتقدم اگر فرد در زندگی، هدف مشخص داشته باشد و روی آن جدا تمرکز کند، تمام بدن و مغز طوری کار میکنند که او را به هدف برسانند."
این همان رمز موفقیتی است که "توفیق"، نوجوان سختکوش و پرتلاش روستای ورکانه همدان را به این درجه از موفقیت و افتخار در سطح بینالمللی رسانده است.
منابع:
ottawaheart.ca
carleton.ca
prabook.com
bionity.com
cmaj.ca
nytimes.com
انتهای پیام




نظرات